Schneller Service
Kostenlose Rückmeldung innerhalb von 24 Stunden
Erfolg durch Erfahrung
Aus über 15.000 Projekten im Jahr wissen wir, worauf es ankommt
Der digitale Marktführer
Unsere Kunden sprechen für uns:
4,9 von 5 Sternen auf Google
Abstract – Fehlermanagement in der Arztpraxis: Pflichten & Prozesse
- Fehlermanagement ist für Vertragsärzte seit 2006 gesetzlich verpflichtend (§ 135a Abs. 2 Nr. 2 SGB V i.V.m. QM-Richtlinie des G-BA); es umfasst die systematische Erfassung, Analyse und Prävention von Fehlern, kritischen Ereignissen und Beinahe-Fehlern als nicht-verzichtbarer Mindeststandard im einrichtungsinternen Qualitätsmanagementsystem.
- Fehlende oder lückenhafte Dokumentation führt nach § 630h BGB zur Beweislastumkehr zulasten des Arztes: Was nicht dokumentiert ist, gilt im Haftungsfall als nicht geschehen; ein fehlendes Fehlermanagementsystem kann zusätzlich als Organisationsverschulden gewertet werden.
- Ein praxistaugliches Fehlermanagementsystem besteht aus strukturierter Fehlererfassung (No-Blame-Culture, standardisiertes Meldeformular), systematischer Ursachenanalyse (Root-Cause-Analysis, 5-Why-Methode), verbindlicher Maßnahmenableitung (PDCA-Zyklus) sowie dem Einsatz eines CIRS (Critical Incident Reporting System) – für Einzelpraxen empfiehlt sich CIRSmedical der Bundesärztekammer (kostenlos, anonym, rechtsgeschützt nach § 135a Abs. 3 SGB V).
- Fehlerkultur ist primär eine Führungsaufgabe: Psychologische Sicherheit im Team – nicht die eingesetzte Software – entscheidet über die Meldehäufigkeit und damit über den präventiven Wert des gesamten Systems.
Inhaltsverzeichnis
Was versteht man unter Fehlermanagement in der Arztpraxis?
Definition: Fehler, kritische Ereignisse und Beinahe-Fehler im Praxiskontext
Fehlermanagement in der Arztpraxis bezeichnet den systematischen Umgang mit Fehlern, unerwünschten Ereignissen und Beinahe-Fehlern mit dem Ziel, Verbesserungsprozesse einzuleiten und künftige Schäden zu verhindern. Die QM-Richtlinie des G-BA definiert Fehlermanagement als Bestandteil des Risikomanagements: Es umfasst das Erkennen und Nutzen von Fehlern und unerwünschten Ereignissen zur Einleitung von Verbesserungsprozessen in der Praxis.
Im Praxisalltag sind drei Kategorien zu unterscheiden: Ein Fehler ist eine Handlung oder Unterlassung, die vom fachärztlichen Standard abweicht. Ein kritisches Ereignis liegt vor, wenn die Abweichung die Patientensicherheit konkret gefährdet hat — unabhängig davon, ob ein Schaden eingetreten ist. Ein Beinahe-Fehler (Near Miss) bezeichnet ein Ereignis, das unter anderen Umständen zu einem Schaden hätte führen können, diesen aber durch Intervention oder Zufall nicht verursacht hat. Gerade Beinahe-Fehler sind für das Fehlermanagement besonders wertvoll, weil sie Systemschwachstellen sichtbar machen, ohne dass ein Patient zu Schaden kommt.
Abgrenzung: Qualitäts-, Risiko-, Fehler- und Beschwerdemanagement
Die drei Begriffe werden im Praxisalltag häufig synonym verwendet — das ist rechtlich und organisatorisch ungenau. Qualitätsmanagement (QM) ist der Oberbegriff: die systematische und kontinuierliche Durchführung aller Aktivitäten zur Qualitätsförderung in der Patientenversorgung. Risikomanagement ist ein zentrales Instrument des QM und befasst sich mit der proaktiven Identifikation, Analyse, Bewertung und Bewältigung potenzieller Risiken, bevor Schäden entstehen. Fehlermanagement ist wiederum ein Instrument des Risikomanagements — es setzt reaktiv an, nachdem ein Fehler oder kritisches Ereignis eingetreten ist, und leitet daraus Lernprozesse und Präventionsmaßnahmen ab. Fehlermeldesysteme wie CIRS sind Instrumente des Fehlermanagements.
Diese Hierarchie ist nicht akademisch: Die QM-Richtlinie des G-BA behandelt Risikomanagement, Fehlermanagement und Fehlermeldesysteme als verpflichtende Mindeststandards, auf die — anders als bei anderen QM-Instrumenten — nicht verzichtet werden kann. Ebenso obligatorisch ist die Einführung eines patientenorientierten Systems für das Beschwerdemanagement, da der Gesetzgeber den konstruktiven Umgang mit Patientenfeedback als wesentlichen Bestandteil der Qualitätssicherung ansieht.
Warum ist strukturiertes Fehlermanagement für niedergelassene Ärzte verpflichtend?
Gesetzliche Grundlage: § 135a SGB V und QM-Richtlinie des G-BA
Die Verpflichtung zum einrichtungsinternen Qualitätsmanagement ergibt sich unmittelbar aus § 135a Abs. 2 Nr. 2 SGB V. Sie gilt für alle Vertragsärzte, Vertragspsychotherapeuten und Medizinische Versorgungszentren — und besteht seit 2004 bzw. der ersten G-BA-QM-Richtlinie von 2006. Die konkrete Ausgestaltung regelt die QM-Richtlinie des Gemeinsamen Bundesausschusses (G-BA), die seit 2016 sektorenübergreifend gilt und zuletzt im April 2024 aktualisiert wurde. Neu zugelassene Praxen haben drei Jahre nach Kassenzulassung Zeit, das QM-System vollständig zu implementieren (§ 2 QM-RL).
Fehlermanagement und Fehlermeldesysteme gehören laut G-BA zu den Mindeststandards, die nicht durch praxisspezifische Besonderheiten außer Kraft gesetzt werden können. Die Kassenärztlichen Vereinigungen (KVen) sind verpflichtet, zweijährlich mindestens 2,5 % der Praxen per Zufallsstichprobe auf die Umsetzung des QM zu überprüfen. Praxen, die Nachweise verweigern oder strukturelle Mängel aufweisen, müssen nach § 75 Abs. 2 SGB V i.V.m. § 81 Abs. 5 SGB V mit Auflagen und Honorarkürzungen rechnen.
Hinweis: Privatpraxen ohne Kassenzulassung unterliegen nicht den Vorgaben des § 135a SGB V. Für sie ist QM freiwillig — rechtlich empfehlenswert bleibt es dennoch, insbesondere mit Blick auf die Dokumentationspflichten aus § 630f BGB.
Haftungsrelevanz: Dokumentationspflicht und Beweislastumkehr bei Behandlungsfehlern
Die zweite Zwangskomponente ergibt sich aus dem Haftungsrecht. Um Haftungsrisiken zu minimieren, ist die strikte Einhaltung der Dokumentationspflicht für Ärzte unerlässlich. Nach § 630h BGB (Patientenrechtegesetz, in Kraft seit 2013) trägt im Arzthaftungsprozess grundsätzlich der Patient die Beweislast. Dieser Grundsatz wird jedoch bei Dokumentationsmängeln modifiziert: Gemäß § 630h Abs. 3 BGB wird vermutet, dass eine nicht dokumentierte medizinisch gebotene Maßnahme nicht stattgefunden hat. Das bedeutet: Fehlt die Dokumentation eines Behandlungsschritts oder einer Sicherheitsmaßnahme, muss der Arzt beweisen, dass er korrekt gehandelt hat — und nicht der Patient das Gegenteil.
Bei groben Behandlungsfehlern (§ 630h Abs. 5 BGB) greift eine Kausalitätsvermutung zulasten des Arztes: Liegt ein grober Fehler vor, der grundsätzlich geeignet ist, den eingetretenen Schaden zu verursachen, wird die Kausalität zulasten des Arztes vermutet — der Patient muss den groben Fehler jedoch weiterhin selbst nachweisen. Ein fehlendes oder lückenhaftes Fehlermanagementsystem kann dabei als Organisationsverschulden gewertet werden, mit der Folge, dass sich der Arzt ohne lückenlose RM-Dokumentation kaum exkulpieren kann.
Haftungsrisiko: Was nicht dokumentiert wurde, gilt im Streitfall als nicht geschehen (§ 630h Abs. 3 BGB). Dies gilt für Behandlungsmaßnahmen ebenso wie für Fehlerereignisse und die daraus abgeleiteten Korrektivmaßnahmen.
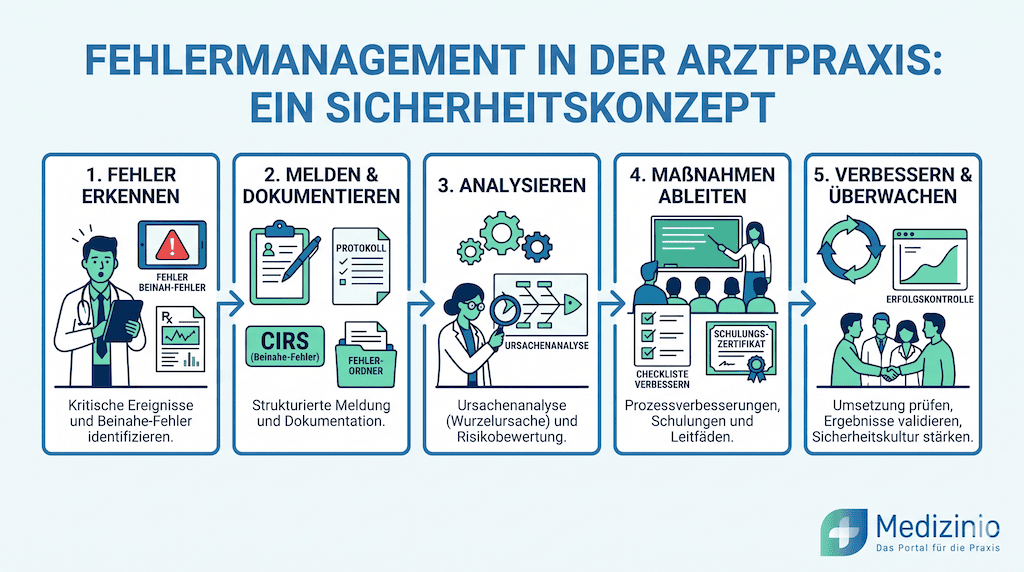
Welche Prozesse bilden das Fundament eines praxistauglichen Fehlermanagementsystems?
Schritt 1: Fehlererfassung — strukturierte Meldekultur im Praxisteam
Fehlererfassung beginnt nicht mit Software, sondern mit Haltung. Solange Praxismitarbeiter befürchten, dass eine Fehlermeldung berufliche Konsequenzen hat, bleibt jedes Meldesystem wirkungslos. Die erste Aufgabe des Praxisinhabers ist die Etablierung einer No-Blame-Culture: Fehler werden als Systeminformation gewertet, nicht als individuelles Versagen.
Strukturell braucht die Fehlererfassung drei Elemente: einen definierten Meldeweg (wer meldet an wen, in welcher Form), ein standardisiertes Meldeformular (Datum, Ereignistyp, Ablaufbeschreibung, beteiligte Prozesse) und eine klare Zuständigkeit für die Bearbeitung eingehender Meldungen. In Einzelpraxen mit wenig Personal kann dies der Praxisinhaber selbst übernehmen — in größeren Einheiten empfiehlt sich die Benennung eines QM-Beauftragten.
Schritt 2: Fehleranalyse — Root-Cause-Analysis (Ursachenanalyse) in der Praxis
Die Root-Cause-Analysis (RCA) ist das methodische Herzstück des Fehlermanagements. Ziel ist nicht die Frage „Wer hat den Fehler gemacht?“, sondern: „Welche Systembedingungen haben den Fehler ermöglicht?“ Im Praxiskontext lässt sich die RCA mit der 5-Why-Methode pragmatisch umsetzen: Durch fünfmaliges Nachfragen nach dem „Warum“ gelangt man von der Symptomebene zur tatsächlichen Ursache.
Beispiel: Eine Medikamentenverwechslung ereignete sich → Warum? Die Verpackungen zweier Präparate ähneln sich optisch → Warum ist das ein Problem? Beide Präparate werden nebeneinander gelagert → Warum? Die Lagerungsroutine ist nicht in einer SOP festgelegt → Warum? SOPs für die Medikamentenlagerung existieren nicht → Lösung: SOP erstellen und Lagerungsstandard ändern.
Schritt 3: Maßnahmendefinition und Umsetzungskontrolle
Aus der Ursachenanalyse folgen konkrete Maßnahmen. Jede Maßnahme muss vier Attribute haben: Was wird geändert, wer ist verantwortlich, bis wann, und wie wird die Wirksamkeit gemessen. Ohne diese Verbindlichkeit bleibt die Analyse ein Papiertiger.
Die Umsetzungskontrolle erfolgt im Rahmen regelmäßiger Teambesprechungen. Der PDCA-Zyklus (Plan-Do-Check-Act) liefert dafür die strukturelle Grundlage: Maßnahmen werden geplant, umgesetzt, auf Wirksamkeit geprüft und bei Bedarf angepasst. Damit diese kontinuierliche Optimierung im hektischen Praxisalltag nicht an fehlenden Ressourcen scheitert, ist ein proaktives Zeitmanagement die notwendige Voraussetzung für die erfolgreiche Implementierung von Verbesserungsmaßnahmen.
Checkliste: Minimalanforderungen an einen Fehlermanagementprozess laut G-BA-QM-RL
- [ ] Strukturierter Meldeweg für Fehler und kritische Ereignisse
- [ ] Schriftliche Dokumentation aller gemeldeten Ereignisse
- [ ] Systematische Ursachenanalyse (z.B. RCA, 5-Why)
- [ ] Ableitung konkreter Korrektivmaßnahmen mit Verantwortlichen und Terminen
- [ ] Dokumentation der Maßnahmenumsetzung
- [ ] Überprüfung der Wirksamkeit der Maßnahmen
- [ ] Regelmäßige Teambesprechungen zur Fehlerprävention
- [ ] Zugang zu einem Fehlermeldesystem (intern oder extern, z.B. CIRS)
CIRS: Das Critical Incident Reporting System für Arztpraxen
Wie funktioniert CIRS — Grundprinzip und Meldeweg
CIRS steht für Critical Incident Reporting System — ein Berichtssystem zur anonymisierten Meldung kritischer Ereignisse und Beinahe-Fehler. Das Konzept entstammt ursprünglich der Luftfahrt und wurde auf die Medizin übertragen. Im Gesundheitswesen legte der G-BA am 23. Januar 2014 auf Basis von § 137 Abs. 1d SGB V Mindeststandards für Risikomanagement- und Fehlermeldesysteme fest. Für Krankenhäuser gelten zusätzliche Qualitätsbericht- und Vergütungsvorgaben; für Arztpraxen schreibt die QM-RL den Einsatz eines niedrigschwellig zugänglichen Fehlerberichts- und Lernsystems als verpflichtenden Mindeststandard vor.
Der Meldeweg ist standardisiert: Ein Mitarbeiter beschreibt das kritische Ereignis in einem strukturierten Formular — ohne Namensnennung, ohne Angabe des Patienten, ohne Rückschlüsse auf die meldende Person. Der Bericht wird an eine Bearbeitungsstelle weitergeleitet, dort analysiert, und die Ergebnisse werden als Handlungsempfehlung zurückgespielt. Bei übergreifenden CIRS-Plattformen profitieren alle teilnehmenden Einrichtungen von den anonymisierten Fallberichten anderer Praxen.
| CIRS-System | Träger | Zielgruppe | Zugang | Besonderheit |
| PaSIS | Tübinger Patientensicherheits- und Simulationszentrum (tüpass) / Universitätsklinikum Tübingen | Kliniken (interprofessionell, interdisziplinär) | Kostenpflichtig | Vollständiges Maßnahmenmanagement; jede Meldung wird von interdisziplinärem Expertenteam analysiert und mit Handlungsempfehlungen zurückgemeldet |
| CIRSmedical | Bundesärztekammer (BÄK) | Alle Mitarbeiter im Gesundheitswesen (sektorenübergreifend) | Kostenlos | Anonymes, webbasiertes Berichts- und Lernsystem; seit 2020 bei der BÄK organisiert; öffentlich zugängliche Falldatenbank |
| Jeder Fehler zählt! | Institut für Allgemeinmedizin, Universitätsklinikum Frankfurt | Hausarztpraxen | Kostenlos | Speziell auf den ambulant-hausärztlichen Bereich ausgerichtet |
| KH-CIRS-Netz Deutschland | BÄK, Deutsche Krankenhausgesellschaft (DKG), Deutscher Pflegerat (DPR) | Krankenhäuser | Kostenlos | Berufsgruppenübergreifend; ermöglicht G-BA-konforme Teilnahme an übergreifendem Fehlermeldesystem (üFMS) mit Vergütungszuschlag |
Anonymität und Sanktionsfreiheit als Voraussetzung für eine offene Fehlerkultur
Die QM-RL des G-BA formuliert explizit: CIRS-Meldungen sollen freiwillig, anonym und sanktionsfrei erfolgen. Diese drei Bedingungen sind keine Empfehlung, sondern Voraussetzung für die Funktionsfähigkeit des Systems. Sobald Meldungen zu disziplinarischen Konsequenzen führen können, sinkt die Meldehäufigkeit gegen null — und das System verliert seinen präventiven Wert.
§ 135a Abs. 3 SGB V verankert diesen Schutz gesetzlich: Meldungen und Daten aus Risikomanagement- und Fehlermeldesystemen dürfen im Rechtsverkehr nicht zum Nachteil des Meldenden verwendet werden. Dieser Schutz gilt jedoch nicht bei der Strafverfolgung von Delikten mit einem Höchstmaß von mehr als fünf Jahren Freiheitsstrafe. Da die Meldung anonym erfolgt und keine Patientendaten enthält, lässt sie sich einem konkreten Behandlungsfall in der Regel nicht zuordnen. Dieser Schutz entfällt, wenn die Anonymisierung technisch oder organisatorisch nicht gewährleistet ist — die Wahl eines zuverlässigen CIRS-Systems ist daher auch eine haftungsrechtliche Entscheidung.
Fehlermanagement Arztpraxis Beispiele: Häufige Fehlerquellen und Prozesslösungen
Medikamentenverwechslung: Erkennungsmuster und SOPs als Gegenmittel
Medikamentenverwechslungen gehören zu den häufigsten meldepflichtigen Ereignissen in Arztpraxen. Die Ursachen folgen typischen Mustern: optisch ähnliche Verpackungen (Look-alike-Präparate), klanglich ähnliche Medikamentennamen (Sound-alike), unstrukturierte Lagerung ohne Zonenkonzept und Delegation von Medikamentengaben ohne schriftliche Anordnung.
Die wirksamste Gegenstrategie ist die SOP (Standard Operating Procedure) für den gesamten Medikationsprozess: von der Anordnung über die Zubereitung bis zur Verabreichung. Eine SOP legt verbindlich fest, wer welche Schritte in welcher Reihenfolge durchführt, welche Gegenprüfungen vorgeschrieben sind (z.B. Vier-Augen-Prinzip bei Hochrisiko-Medikamenten) und wie Abweichungen zu melden sind. Ohne schriftliche SOP ist eine gerichtsverwertbare Dokumentation des Sorgfaltsprozesses kaum möglich.
Kommunikationsfehler bei Übergabe und Delegation
Kommunikationsfehler entstehen besonders häufig an Schnittstellen: bei der Übergabe zwischen Behandler und MFA, bei der Delegation von Maßnahmen, bei der Weitergabe von Befunden zwischen Fachärzten. Unvollständige mündliche Anweisungen, fehlendes Feedback zur Ausführung und mangelnde Priorisierung sind die häufigsten Ursachen. Um solche Risiken strukturell zu minimieren, sollte die Praxis ein strategisches Personalmanagement etablieren, das klare Verantwortlichkeiten definiert und durch systematisches Onboarding sicherstellt, dass jeder Mitarbeiter seine Rolle im Kommunikationsgefüge präzise kennt.
Standardisierte Übergabeprotokolle (z.B. SBAR: Situation – Background – Assessment – Recommendation) reduzieren Informationsverluste bei Übergaben nachweislich. Das Prinzip ist simpel: Wer eine Aufgabe delegiert, dokumentiert dies schriftlich; wer eine Aufgabe übernimmt, bestätigt die Übernahme.
| Fehlertyp | Häufige Ursache | Standardprozess / SOP | Verantwortlicher |
| Medikamentenverwechslung | Look-alike-Verpackungen, keine Zonenlagerung | SOP Medikationsprozess, Vier-Augen-Prinzip bei Hochrisikopräparaten | Praxisinhaber / QM-Beauftragter |
| Kommunikationsfehler Übergabe | Mündliche Anweisung ohne Rückmeldepflicht | SBAR-Protokoll, schriftliche Delegationsanordnung | Praxisinhaber |
| Befunddokumentation fehlt | Zeitdruck, kein Workflow-Standard | Dokumentations-SOP, direkte Erfassung nach Konsultation | Behandler |
| Laborwert übersehen | Kein Follow-up-Prozess | Wiedervorlageliste, automatisierte Erinnerung in Praxissoftware | MFA / Behandler |
| Patientenverwechslung | Keine Identitätsverifikation vor Maßnahme | Checkliste: Name + Geburtsdatum vor jeder Maßnahme | Gesamtes Praxisteam |
Fehlerkultur als Führungsaufgabe: Die Rolle des Praxisinhabers
Psychologische Sicherheit im Team — Voraussetzung für ehrliche Fehlerberichte
Psychologische Sicherheit bezeichnet das Ausmaß, in dem Teammitglieder glauben, dass sie Fehler ansprechen können, ohne negative Konsequenzen zu fürchten. Sie ist die entscheidende Voraussetzung dafür, dass Fehlermanagement funktioniert — nicht die Software, nicht das Formular, nicht der QM-Ordner.
Als Praxisinhaber senden Sie durch Ihr eigenes Verhalten täglich Signale, ob Fehlerberichte willkommen sind oder sanktioniert werden. Wer nach einer Fehlermeldung fragt „Wer war das?“, statt „Was hat das System ermöglicht?“, zerstört die Meldekultur nachhaltig. Wer eigene Fehler im Team thematisiert, senkt die Hemmschwelle für andere. Psychologische Sicherheit entsteht nicht durch Richtlinien, sondern durch konsequentes Verhalten über Zeit.
Regelmäßige Fallbesprechungen und Morbiditäts-/Mortalitätskonferenzen analog
Fallbesprechungen sind das niedrigschwelligste und gleichzeitig wirkungsstärkste Instrument der Fehlerkultur. Im Praxiskontext genügt eine strukturierte monatliche Teamsitzung mit festem Tagesordnungspunkt für kritische Ereignisse der vergangenen Wochen. Für diesen Zweck eignen sich CIRS-Fälle aus übergreifenden Datenbanken ebenso wie eigene Praxisvorfälle.
Das Format der Morbiditäts- und Mortalitätskonferenz (M&M-Konferenz), aus dem Klinikalltag bekannt, lässt sich in der Praxis analog umsetzen: Ein Fall wird vorgestellt, der Verlauf analysiert, systemische Ursachen identifiziert und konkrete Verbesserungsmaßnahmen abgeleitet — ohne Schuldzuweisung, mit Protokollführung. Entscheidend ist die Regelmäßigkeit: Nur wer kontinuierlich reflektiert, entwickelt eine institutionelle Lernfähigkeit. Das Praxismanagement muss dafür entsprechende Zeitfenster fest einplanen.
FAQ: Häufige Fragen zum Fehlermanagement in der Arztpraxis
Welche Fehler müssen dokumentiert und an welche Stelle gemeldet werden?
Dokumentationspflichtig sind alle für die Behandlung wesentlichen Ereignisse nach § 630f BGB — also auch unerwünschte Ereignisse und Beinahe-Fehler, soweit sie behandlungsrelevant sind. Eine Meldepflicht an externe Stellen besteht für bestimmte Kategorien: Schwerwiegende Medizinproduktvorkommnisse sind dem BfArM zu melden (§ 3 MPAMIV i.V.m. Art. 87 MDR sowie § 85 MPDG), Infektionskrankheiten dem Gesundheitsamt nach § 6 IfSG. Das CIRS hingegen ist ein freiwilliges, anonymes Lernsystem — keine behördliche Meldestelle.
Wie baue ich ein CIRS in einer Einzelpraxis mit wenig Personal sinnvoll auf?
Für Einzelpraxen empfiehlt sich die Nutzung eines externen, kostenlosen CIRS-Systems wie z. B. CIRSmedical. Der Aufbau eines eigenen Systems wäre ressourcentechnisch unverhältnismäßig. Intern genügt ein einfaches Meldeformular (Papier oder digital), das im Behandlungsraum oder Pausenbereich zugänglich ist. Wichtiger als das technische System ist die verbindliche Festlegung: Wer wertet Meldungen aus? Wann? Was passiert mit dem Ergebnis? Diese drei Fragen müssen schriftlich geregelt sein, damit das CIRS QM-konform und prüfungstauglich ist. Wer seine Praxisgründung plant, sollte das CIRS-Setup von Beginn an einkalkulieren.
Kann ein gemeldeter Fehler im CIRS rechtlich gegen mich verwendet werden?
Bei korrekter Nutzung eines anonymisierten, externen CIRS-Systems ist dies grundsätzlich nicht möglich — § 135a Abs. 3 SGB V schützt CIRS-Meldungen ausdrücklich vor Verwendung im Rechtsverkehr zulasten des Meldenden. Eine Ausnahme besteht bei der Strafverfolgung schwerer Delikte (Höchststrafe über 5 Jahre). Anders verhält es sich bei intern geführten Fehlerprotokollen, die im Rahmen eines Rechtsstreits durch Akteneinsicht zugänglich werden können. Für die juristische Bewertung im Einzelfall ist anwaltliche Beratung durch einen Fachanwalt für Medizinrecht erforderlich.