Schneller Service
Kostenlose Rückmeldung innerhalb von 24 Stunden
Erfolg durch Erfahrung
Aus über 15.000 Projekten im Jahr wissen wir, worauf es ankommt
Der digitale Marktführer
Unsere Kunden sprechen für uns:
4,9 von 5 Sternen auf Google
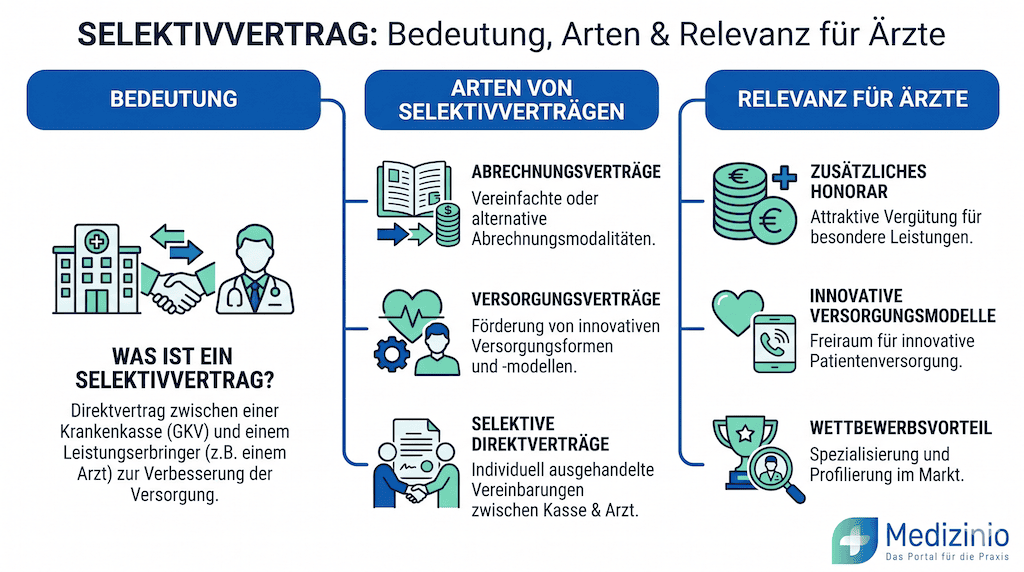
Was ist ein Selektivvertrag — Definition und rechtliche Grundlage
Ein Selektivvertrag ist ein Direktvertrag zwischen einer oder mehreren gesetzlichen Krankenkassen und einem oder mehreren Leistungserbringern — abseits des kollektivvertraglichen Systems der Kassenärztlichen Vereinigungen (KVen). Während der Kollektivvertrag als flächendeckendes Regelwerk für alle zugelassenen Vertragsärzte gilt, erlaubt der Selektivvertrag individuell ausgehandelte Konditionen: Leistungsumfang, Qualitätsanforderungen und Vergütung werden bilateral vereinbart.
Rechtlich beruhen Selektivverträge auf dem SGB V. Die zentralen Rechtsgrundlagen sind § 73b SGB V (hausarztzentrierte Versorgung, HzV), § 140a SGB V (besondere Versorgung) sowie — historisch relevant, aber seit 2015 aufgegangen — der frühere § 73c SGB V. Teilnahme ist für Vertragsärzte und Versicherte freiwillig: Beide Seiten schreiben sich auf eigenen Wunsch ein, sofern sie die definierten Voraussetzungen erfüllen.
Abgrenzung: Selektivvertrag vs. Kollektivvertrag im GKV-System
Der strukturelle Unterschied liegt in der Vertragsarchitektur. Der Kollektivvertrag wird von der KV oder KBV mit den Krankenkassen für die gesamte Arztgruppe geschlossen — der einzelne Arzt ist Normunterworfener, kein Vertragspartner. Der Selektivvertrag dagegen begründet eine individuelle Vertragsbeziehung: Der Arzt, sein Berufsverband oder ein Ärztenetz tritt direkt mit der Krankenkasse in eine vertragliche Bindung.
| Merkmal | Kollektivvertrag | Selektivvertrag |
| Vertragspartner | KV / KBV ↔ Krankenkassen | Arzt / Netz / Verband ↔ Krankenkasse |
| Geltungsbereich | Alle zugelassenen Vertragsärzte | Nur eingeschriebene Teilnehmer |
| Vergütungssystem | EBM mit Budgetdeckelung (RLV/QZV) | Direkte Fallpauschalen / extrabudgetär |
| Teilnahme | Automatisch (mit KV-Zulassung) | Freiwillige Einschreibung |
| Verhandlungsfreiheit | Keine individuelle Ebene | Leistungsinhalt und Vergütung verhandelbar |
| Rechtsgrundlage | §§ 82 ff. SGB V | §§ 73b, 140a SGB V |
Entscheidend für die Praxis: Erbringt ein Arzt Leistungen im Rahmen eines Selektivvertrags, rechnet er diese nicht über die KV ab — die Krankenkasse berechtigt sich, ihre Gesamtvergütung gegenüber der KV entsprechend zu bereinigen (§ 73b Abs. 7, § 140a Abs. 6 SGB V). Das Regelleistungsvolumen des Arztes kann sich dadurch reduzieren.
Gesetzliche Verankerung: §§ 73b, 73c, 140a SGB V im Überblick
Die drei für Vertragsärzte relevanten Normen haben unterschiedliche Scopes:
§ 73b SGB V regelt ausschließlich die hausarztzentrierte Versorgung. Alle Krankenkassen sind gesetzlich verpflichtet, ihren Versicherten eine HzV anzubieten (§ 73b Abs. 1 SGB V). Leistungserbringer sind Allgemeinärzte, hausärztlich tätige Internisten und Kinderärzte — also alle Ärzte, die nach § 73 Abs. 1a SGB V an der hausärztlichen Versorgung teilnehmen.
§ 73c SGB V (besondere ambulante ärztliche Versorgung) wurde mit dem GKV-Versorgungsstärkungsgesetz zum 23. Juli 2015 aufgehoben und inhaltlich in den neu gefassten § 140a SGB V überführt. Altverträge, die auf Grundlage der alten §§ 73a, 73c und 140a geschlossen wurden, mussten bis spätestens 31. Dezember 2024 an die neue Rechtslage angepasst oder beendet werden (§ 140a Abs. 1 Satz 4 SGB V n.F.). Wurden sie bis zu diesem Stichtag nicht angepasst, endeten sie von Amts wegen ohne gesonderte Kündigung.
§ 140a SGB V ist heute die zentrale Rechtsgrundlage für alle sektorenübergreifenden und fachübergreifend-interdisziplinären Versorgungsformen. Er erlaubt Direktverträge mit Vertragsärzten, Krankenhäusern, Reha-Einrichtungen, Pflegeeinrichtungen und weiteren Leistungserbringern. Die Teilnahme der Versicherten ist ausdrücklich freiwillig. Das Bundesamt für Soziale Sicherung (BAS) führt ein öffentliches Verzeichnis aller bundesweit geschlossenen Selektivverträge nach §§ 73b und 140a SGB V.
Welche Arten von Selektivverträgen gibt es?
Hausarztverträge nach § 73b SGB V
Die hausarztzentrierte Versorgung (HzV) ist der bekannteste und volumenstärkste Selektivvertragstypus. Ziel ist eine kontinuierliche, koordinierte Versorgung beim Hausarzt als primärem Ansprechpartner. Versicherte, die sich einschreiben, verpflichten sich, vor Facharztbesuchen ihren Hausarzt aufzusuchen — mit gesetzlich geregelten Ausnahmen: Augenärzte und Frauenärzte können weiterhin ohne Überweisung aufgesucht werden (§ 73b Abs. 3 Satz 2 SGB V); die direkte Inanspruchnahme eines Kinder- und Jugendarztes bleibt ebenfalls unberührt (§ 73b Abs. 3 SGB V).
Nach Ablauf des zweiwöchigen Widerrufsfensters sind eingeschriebene Versicherte mindestens ein Jahr an den gewählten Hausarzt gebunden; ein Hausarztwechsel ist nur aus wichtigem Grund möglich (§ 73b Abs. 3 SGB V). Diese Bindungswirkung schafft für den HzV-Arzt eine belastbare Fallzahlbasis.
Für die Teilnahme als Hausarzt gelten qualitative Mindestvoraussetzungen: verpflichtende Teilnahme an strukturierten Qualitätszirkeln zur Arzneimitteltherapie, Anwendung evidenzbasierter Leitlinien nach Kassenvorgabe und Nachweis spezifischer Fortbildungen. Die Vergütung erfolgt als Direktzahlung der Krankenkasse — außerhalb des EBM-Budgets.
Hinweis: Bayern, Baden-Württemberg und Hessen haben eigene landesspezifische HzV-Verträge mit teils abweichenden Vergütungsstrukturen. Der bundesweite Knappschafts-HzV-Vertrag gilt in diesen drei Bundesländern nicht.
Verträge zur besonderen Versorgung nach § 140a SGB V
§ 140a SGB V ist der flexibelste Rahmen: Er erlaubt nahezu beliebige Leistungskonfigurationen — von der reinen ambulanten Facharztkette über sektorenübergreifende Versorgungsmodelle bis zu spezialisierten Programmen für definierte Patientengruppen. Vertragspartner können neben Ärzten auch Krankenhäuser, Pflegeeinrichtungen, Managementgesellschaften und Pharmaunternehmen sein (§ 140a Abs. 3 SGB V).
Die Abrechnung erfolgt direkt zwischen Leistungserbringer und Krankenkasse — die KV ist nicht zwischengeschaltet. Leistungsinhalt, Qualitätsanforderungen und Vergütungshöhe sind frei verhandelbar, sofern Wirtschaftlichkeitsgrundsätze gewahrt bleiben (§ 140a Abs. 1 SGB V).
Disease-Management-Programme (DMPs) und Facharztverträge
DMPs (Disease-Management-Programme) sind strukturierte Behandlungsprogramme für chronisch kranke Patienten — geregelt in §§ 137f, 137g SGB V. Flächendeckend verfügbar sind aktuell die Programme für Diabetes mellitus Typ 1 und 2, KHK, Asthma bronchiale, COPD und Brustkrebs.
Das DMP Osteoporose wird seit 2023 in einzelnen KV-Regionen umgesetzt. Der G-BA hat das DMP Osteoporose im April 2026 umfassend aktualisiert — wichtigste Neuerung: Männer sind nun bereits ab 50 Jahren (statt bisher ab 60 Jahren) anspruchsberechtigt.
Der Beschluss wird derzeit vom Bundesgesundheitsministerium geprüft; bei Nichtbeanstandung treten die Neuerungen voraussichtlich zum 1. Oktober 2026 in Kraft. Die regionalen Vertragspartner haben nach Inkrafttreten ein Jahr Zeit zur Vertragsanpassung. Ärzte, die das DMP bereits anbieten, sollten die weiteren Entwicklungen aktiv beobachten und ihre Einschreibeprozesse rechtzeitig vor dem geplanten Inkrafttreten anpassen. Das DMP Adipositas für Erwachsene wurde auf Basis eines G-BA-Beschlusses vom 16. November 2023 freigegeben, trat am 1. Juli 2024 in Kraft und befindet sich seitdem in der regionalen Umsetzungsphase — KVen und Krankenkassen verhandeln die Vertragsdetails jeweils vor Ort.
Das DMP Rheumatoide Arthritis ist seit Juli 2025 in ersten KV-Regionen in Betrieb (u.a. KVSH ab 01.07.2025) und damit nicht mehr in der reinen Einführungsphase. Interessierte Rheumatologen und koordinierende Hausärzte sollten die Ausschreibungen ihrer KV aktiv beobachten — der Wirkbetrieb erfordert eine gesonderte Genehmigung sowie spezifische Schulungsqualifikationen (Trainer-Ausbildung für die Patientenschulung StruPi-RA).
Weiterhin in der Einführungsphase und noch nicht flächendeckend verfügbar sind Programme für Chronische Herzinsuffizienz, Chronischen Rückenschmerz und Depression.
Ärzte können als koordinierende oder als mitbehandelnde Einrichtung am DMP teilnehmen; die Einschreibung erfolgt separat je Programm bei der jeweiligen Krankenkasse.
| Vertragsart | Rechtsgrundlage | Teilnehmerkreis | Besonderheit |
| Hausarztzentrierte Versorgung (HzV) | § 73b SGB V | Allgemeinärzte, hausärztl. Internisten, Kinderärzte | KK-Pflicht zum Angebot; keine Fachärzte |
| Besondere Versorgung | § 140a SGB V | Alle Leistungserbringer (inkl. Krankenhäuser) | Breitester Gestaltungsspielraum; KV-Bypass möglich |
| Disease-Management-Programme | §§ 137f, 137g SGB V | Koordinierende + mitbehandelnde Ärzte | Strukturierte Dokumentationspflicht; quartalsweise Datenmeldung |
| Facharztverträge | § 140a SGB V | Fachärzte, Ärztenetze | Indikations- oder populationsspezifisch |
Wie funktioniert der Beitritt für Vertragsärzte?
Voraussetzungen und Antragstellung bei KV oder Krankenkasse
Der Beitritt zu einem bestehenden Selektivvertrag erfolgt über eine Einschreibung beim jeweiligen Vertragsträger — in der Regel die Krankenkasse, ein mandatierter Ärzteverbund oder eine Managementgesellschaft. Bei bundesweiten HzV-Verträgen koordiniert häufig die KBV über ihre AG Vertragskoordinierung.
Voraussetzungen variieren je Vertrag, umfassen typischerweise:
- Gültige Kassenzulassung (§ 95 SGB V)
- Nachweis fachspezifischer Qualifikationen (z.B. Facharztanerkennung, geriatrische Zusatzweiterbildung)
- Teilnahmebereitschaft an Qualitätszirkeln und Fortbildungen
- Nutzung eines zertifizierten Praxisverwaltungssystems mit DMP- und Selektivvertrags-Modul
- Unterzeichnung der vertraglichen Dokumentationspflichten
Die Antragstellung erfolgt schriftlich direkt bei der Krankenkasse oder dem zuständigen Vertragsmanager. Eine KV-Genehmigung ist nicht erforderlich — der Selektivvertrag ist ein privatrechtlicher Direktvertrag.
Vergütungsstruktur: Extrabudgetäre Leistungen und Fallpauschalen
Selektivverträge vergüten außerhalb des budgetierten EBM-Systems. Typische Vergütungsmodelle:
- Fallpauschalen: Fixer Betrag je eingeschriebenem Quartalspatienten, unabhängig vom tatsächlichen Leistungsvolumen
- Leistungsbezogene Vergütung: Zusatzpauschalen für definierte Einzelleistungen (z.B. DMP-Dokumentationspauschale je Einschreibung)
- Kombinationsmodell: Grundpauschale + Leistungszuschläge + Qualitätsbonus bei Zielerreichung
Da Selektivvertragsleistungen direkt mit der Krankenkasse abgerechnet werden, sind sie nicht an das Regelleistungsvolumen (RLV) oder qualifikationsgebundene Zusatzvolumen (QZV) gebunden. Allerdings reduziert sich das KV-Honorarvolumen proportional: Die Krankenkasse bereinigt die Gesamtvergütung gegenüber der KV für die aus dem Selektivvertrag stammenden Fälle. Doppelabrechnung derselben Leistung über KV und Selektivvertrag gilt als Abrechnungsbetrug — die Abrechnung in der Arztpraxis muss beide Systeme sauber trennen.
Praxis-Hinweis: Selektivvertragsleistungen müssen im Praxisverwaltungssystem separat von EBM-Leistungen erfasst werden. Nur so lassen sich nachträgliche Korrekturen der Krankenkasse wegen Doppelabrechnung vermeiden.
Checkliste: Punkte vor Unterzeichnung eines Selektivvertrags
- Vergütungsstruktur vollständig analysiert (Fallpauschale, Leistungsvergütung, Qualitätsbonus)
- Dokumentationspflichten geprüft (Formulare, Datenmeldung, Fristen)
- Auswirkung auf RLV/QZV bei der zuständigen KV abgeklärt
- Praxisverwaltungssystem auf Selektivvertrags-Kompatibilität geprüft
- Kündigungsfristen und Ausstiegsoptionen im Vertrag markiert
- Haftungsregelungen für Fehler im Rahmen des Vertrags geprüft
- Mindestversichertenzahl und wirtschaftliche Tragfähigkeit berechnet
- Informationspflicht gegenüber eingeschriebenen Patienten sichergestellt
Chancen und Risiken für niedergelassene Ärzte
Wirtschaftliche Vorteile: Direktvergütung außerhalb des EBM-Budgets
Der zentrale wirtschaftliche Vorteil liegt in der extrabudgetären Vergütung: Selektivvertragsleistungen unterliegen keiner mengenbedingten Abstaffelung. Während EBM-Leistungen ab einem bestimmten Fallvolumen mit deutlichen Abschlägen (bis zu 75 % bei mehr als 200 % der durchschnittlichen Fallzahl) vergütet werden, zahlt die Krankenkasse im Selektivvertrag die vereinbarte Pauschale unabhängig vom Gesamtvolumen.
Hinzu kommt die Planungssicherheit: Fixe Fallpauschalen ermöglichen eine belastbare Liquiditätsplanung — ein Vorteil gegenüber dem quartalsweisen Abrechnungssystem der KV, das Honorarrückläufer und nachträgliche Korrekturen kennt. Über Qualitätsboni besteht die Möglichkeit, zusätzliche Einnahmen zu erzielen, wenn vertraglich definierte Outcomekriterien (z.B. Einschreibequote, Leitlinienadhärenz) erfüllt werden.
Bindungswirkung, Dokumentationspflichten und Qualitätsvorgaben
Selektivverträge begründen erhebliche Nebenpflichten. Qualitätszirkel-Teilnahme, strukturierte Fortbildungen und leitliniengerechte Behandlungsprotokolle sind häufig vertraglich fixierte Voraussetzungen — deren Nichteinhaltung kann zur Vertragsbeendigung führen. Die Dokumentationspflicht übersteigt in vielen Verträgen das Niveau der Regelversorgung: Je nach Vertrag sind vierteljährliche Datenmeldungen an die Krankenkasse, separate Abrechnungsläufe und patientenbezogene Verlaufsberichte gefordert.
Für Einzelpraxen mit begrenzten Verwaltungskapazitäten kann diese administrative Last die wirtschaftlichen Vorteile teilweise neutralisieren — insbesondere wenn kein ausreichend konfiguriertes Praxisverwaltungssystem vorhanden ist.
Kündigungsfristen und Ausstiegsoptionen
Selektivverträge enthalten eigene Kündigungsregelungen, die vom allgemeinen Vertragsrecht abweichen können. Typische Laufzeiten liegen bei ein bis drei Jahren mit automatischer Verlängerung. Kündigungsfristen von drei bis sechs Monaten zum Jahres- oder Quartalsende sind üblich. Nach der Kündigung müssen eingeschriebene Patienten aktiv über die Beendigung der Vertragsteilnahme informiert werden. Zudem kann eine kurzfristige Kündigung eine Anpassung der KV-Abschlagszahlungen erfordern — da sich das RLV-Volumen wieder verändert.
Selektivverträge aus Sicht der Krankenkassen und KV
Interessenkonflikt: KV-Ausschluss und Direktverträge
Selektivverträge nach § 140a SGB V ermöglichen es den Krankenkassen, die KV vollständig zu umgehen. Die Direktabrechnung zwischen Krankenkasse und Arzt schließt die KV als Honorarverteiler aus — und damit auch die kollektivvertragliche Budgetbereinigung als Steuerungsinstrument. Für die KVen bedeutet das Volumenverlust bei der Gesamtvergütung.
Auf Kassenebene ist das Kalkül klar: Selektivverträge sollen Versorgung qualitativ verbessern, Doppeluntersuchungen reduzieren und über bessere Patientensteuerung Kosten einsparen. Eine höhere Vergütung als in der Regelversorgung muss allerdings durch Einsparungen und Effizienzsteigerungen aus dem Vertrag selbst refinanziert werden (§ 73b Abs. 8 SGB V).
| Merkmal | Kollektivvertrag | Selektivvertrag |
| Abrechnung über KV | Ja | Nein (Direktabrechnung) |
| Budgetierung | RLV/QZV-Deckelung | Keine (vertragl. Fallpauschalen) |
| Vergütungsniveau | EBM-Punktwert | Frei verhandelbar (mit Wirtschaftlichkeitsbindung) |
| Dokumentation | KV-Formular | Kassenspezifische Vorgaben |
| Qualitätsvorgaben | Bundesmantelvertrag | Vertraglich individuell |
| KV-Einfluss | Zentral | Kein direkter Einfluss |
FAQ: Häufige Fragen zu Selektivverträgen
Kann ich als Facharzt an einem Hausarztvertrag nach § 73b teilnehmen?
Nein. § 73b SGB V beschränkt die Teilnahme auf Ärzte, die an der hausärztlichen Versorgung nach § 73 Abs. 1a SGB V teilnehmen — also Allgemeinärzte, hausärztlich tätige Internisten und Kinderärzte. Fachärzte sind vom HzV-System strukturell ausgeschlossen, unabhängig von einer etwaigen allgemeinärztlichen Zusatzweiterbildung. Für Fachärzte kommen ausschließlich Verträge nach § 140a SGB V in Betracht.
Was passiert mit meiner KV-Zulassung, wenn ich einem Selektivvertrag beitrete?
Die Kassenzulassung bleibt vollständig bestehen. Die Teilnahme an einem Selektivvertrag ist kein Zulassungshindernis und führt weder zu einer Einschränkung noch zum Entzug der Vertragsarztzulassung. Allerdings kommt es zur RLV-Bereinigung: Die Krankenkasse meldet die selektivvertraglich versorgten Patienten an die KV, die das Honorarvolumen entsprechend anpasst. Ärzte, die kurzfristig aus einem Selektivvertrag aussteigen, sollten die KV umgehend informieren — andernfalls bemessen sich die Abschlagszahlungen weiterhin auf Basis des Vorjahresquartals mit Selektivvertragsvolumen.
Sind Selektivverträge für Einzelpraxen oder nur für MVZ und Verbünde sinnvoll?
Einzelpraxen können an Selektivverträgen teilnehmen und tun dies in der Praxis auch. Entscheidend ist die Wirtschaftlichkeitsschwelle: Viele Verträge setzen Mindestteilnehmerzahlen auf Versichertenseite voraus, die erst ab einer bestimmten Praxisgröße erreichbar sind. Zudem liegt der administrative Aufwand für Dokumentation und separate Abrechnung in kleinen Praxen prozentual höher. Für MVZ und Ärztenetze ist das Kosten-Nutzen-Verhältnis in der Regel günstiger — insbesondere wenn mehrere Ärzte mit identischem Vertrag abrechnen und die Verwaltung gebündelt wird. Einzelpraxen profitieren am stärksten von HzV-Verträgen mit einfacher Dokumentationsstruktur und stabiler Fallpauschale.
Wie ist der aktuelle Umsetzungsstand bei den neuen und aktualisierten DMP-Programmen?
Das DMP Rheumatoide Arthritis ist seit Juli 2025 regional in Betrieb (u.a. KVSH ab 01.07.2025) — es befindet sich damit nicht mehr in der Einführungsphase. Ärzte, die das Programm anbieten möchten, benötigen eine KV-Genehmigung sowie eine spezifische Schulungsqualifikation (StruPi-RA-Basisschulung). Das DMP Osteoporose ist ebenfalls bereits regional verfügbar; der G-BA hat es im April 2026 umfassend aktualisiert (Männer nun ab 50 Jahren anspruchsberechtigt). Die Neuerungen treten vorbehaltlich der BMG-Prüfung voraussichtlich zum 1. Oktober 2026 in Kraft — erst danach sind Ärzte zur Anpassung der Einschreibekriterien verpflichtet.
Weiterhin in der Einführungsphase befinden sich nach Angaben des Bundesamts für Soziale Sicherung Programme für Chronische Herzinsuffizienz, Chronischen Rückenschmerz und Depression. Neu hinzugekommen ist darüber hinaus das DMP Adipositas – Kinder und Jugendliche (G-BA-Beschluss November 2024), das am 1. Juli 2025 in Kraft getreten ist. Die strukturellen Anforderungen für die übrigen neuen Programme wurden durch den G-BA festgelegt; der Start hängt von den regionalen KV-Verhandlungen und der Verfügbarkeit zertifizierter Schulungsprogramme ab. Ärzte sollten die Ausschreibungen ihrer KV aktiv beobachten.