Schneller Service
Kostenlose Rückmeldung innerhalb von 24 Stunden
Erfolg durch Erfahrung
Aus über 15.000 Projekten im Jahr wissen wir, worauf es ankommt
Der digitale Marktführer
Unsere Kunden sprechen für uns:
4,9 von 5 Sternen auf Google
Abstract – FAST-Sonographie: Notfalldiagnostik bei Traumapatienten
- Die FAST-Sonographie (Focused Assessment with Sonography for Trauma) ist ein standardisiertes Point-of-Care-Ultraschallverfahren zur Detektion freier Flüssigkeit in Bauchhöhle, Perikard und Pleuraraum bei Traumapatienten – durchführbar in unter 5 Minuten ohne Strahlenbelastung im Rahmen des ATLS-Primary-Survey.
- Die Untersuchung umfasst vier definierte Schallfenster: Morison-Pouch (hepatorenaler Raum), splenorenales Fach, Douglas-Raum bzw. retrovesikaler Raum sowie subkostale Perikardansicht; die erweiterte E-FAST ergänzt diese um anteriore und posteriore Thoraxsonographie zur Pneumothorax- und Hämothorax-Diagnostik mittels Lung-Sliding-Beurteilung.
- Die diagnostische Genauigkeit ist anwenderabhängig: Studien zeigen eine Sensitivität von 64–98 % und eine Spezifität von bis zu 100 % im Vergleich zur Kontrastmittel-CT (CECT); die Gesamtübereinstimmung mit Referenzverfahren liegt bei ca. 80 %. Bei negativem Befund und klinischem Verdacht sind serielle FAST-Untersuchungen oder eine CT indiziert.
- Bei hämodynamisch instabilen Patienten dient FAST als primäres Screening-Tool zur unmittelbaren OP-Indikationsstellung; bei stabilen Patienten wird eine ergänzende CT des Abdomens empfohlen, da diese Organverletzungen ohne relevante Flüssigkeitsansammlung (FAST-negativer Befund) zuverlässiger erfasst.
Inhaltsverzeichnis
Was ist eine FAST-Sonographie?
Die FAST-Sonographie (Focused Assessment with Sonography for Trauma) ist eine schnelle Ultraschalluntersuchung, die in der Notfallmedizin zur Erstdiagnostik bei schwerverletzten Polytrauma-Patienten eingesetzt wird. Ziel ist es, innerhalb weniger Minuten lebensbedrohliche innere Blutungen oder Flüssigkeitsansammlungen im Bauchraum, Brustkorb oder Herzbeutel zu erkennen. Der schnelle Nachweis von Blutungen ermöglicht die sofortige Entscheidung über eine potenziell lebensrettende Operation.
Wann wird die FAST-Sonographie angewendet?
Die FAST-Untersuchung wird in der Initialphase der Polytrauma-Versorgung durchgeführt. Sie ist besonders wichtig bei:
- Stumpfen Bauchtraumata (z. B. Verkehrsunfälle, Stürze, Schläge)
- Penetrierenden Verletzungen (z. B. Stich- oder Schussverletzungen)
- Verdacht auf innere Blutungen (z. B. Hypotonie oder Schocksymptome ungeklärter Ursache)
- Schockraummanagement (schnelle Entscheidungsfindung über OP-Indikation)
- Nach Stürzen aus großer Höhe (potenzielle Organverletzungen)
- Thoraxtrauma mit Verdacht auf Perikardtamponade oder Hämothorax
- Traumatische Beckenfrakturen (mögliche retroperitoneale Blutungen)
Da die Untersuchung schnell, nicht-invasiv und ohne Strahlenbelastung erfolgt, eignet sie sich hervorragend für den präklinischen Einsatz durch Notärzte und Rettungsdienste.
Ablauf der FAST-Sonographie
Vorbereitung und Durchführung der FAST-Sonographie
- Auswahl des Ultraschallkopfes
- Verwendet wird ein niederfrequenter konvexer Schallkopf (Curvilinear- oder Phased-Array-Transducer).
- Der Phased-Array-Transducer eignet sich besonders für interkostale Fenster, um Strukturen durch die Rippenzwischenräume darzustellen.
- Zeitpunkt der Untersuchung
- Die FAST-Sonographie wird während der Kreislaufbeurteilung im Rahmen des Primary Survey (ATLS-Protokoll) durchgeführt – also nach der Sicherung von Atemwegen und Atmung.
- Sie dauert in der Regel weniger als 5 Minuten.
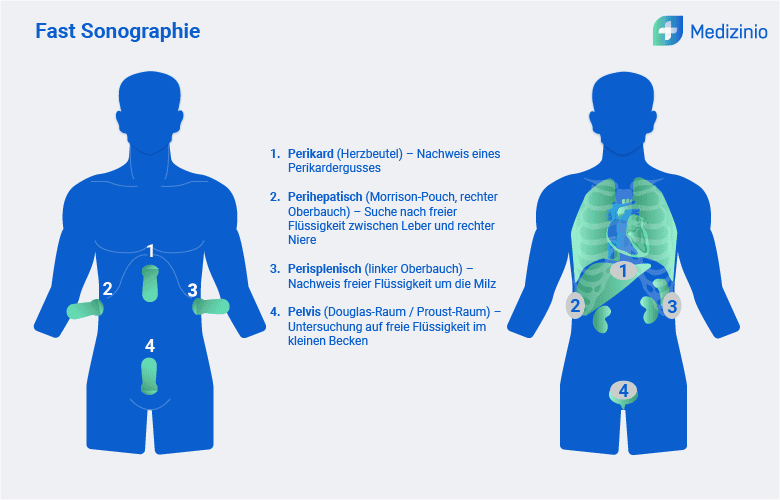
Die vier Standard-Ansichten der FAST-Sonographie
Die Untersuchung erfolgt in vier definierten Schallfenstern (Windows), die in beliebiger Reihenfolge abgearbeitet werden können. Entscheidend ist, dass alle vier Bereiche vollständig beurteilt werden.
Rechter oberer Quadrant (RUQ) – Morison-Pouch
- Schallkopf-Position:
- Platzierung: In der rechten mittleren bis vorderen Axillarlinie auf Höhe des Xiphoids
- Ausrichtung: Indikator zeigt zur rechten Axilla
- Ziel:
- Darstellung von Morison’s Pouch (Raum zwischen Leber und rechter Niere)
- Erkennen von freier Flüssigkeit als Hinweis auf eine intraabdominelle Blutung
- Besonderheit:
- Flüssigkeit oberhalb des Zwerchfells deutet auf einen Hämatothorax hin
Linker oberer Quadrant (LUQ) – Splenorenal
- Schallkopf-Position:
- Platzierung: In der linken posterioren Axillarlinie auf Höhe des Xiphoids
- Ausrichtung: Indikator zeigt zur linken Axilla
- Ziel:
- Darstellung des Splenorenalen Fachs (Raum zwischen Milz und linker Niere)
- Nachweis von freier Flüssigkeit um die Milz
- Besonderheit:
- Flüssigkeit sammelt sich häufig zuerst subphrenisch, bevor sie in das Splenorenale Fach gelangt
Beckenansicht – Douglas-Raum / Retrovesikaler Raum
- Schallkopf-Position:
- Platzierung: Direkt oberhalb der Symphyse
- Ausrichtung:
- Transversale Ansicht: Indikator zeigt nach rechts
- Longitudinale Ansicht: Indikator zeigt zum Kopf
- Ziel:
- Nachweis von freier Flüssigkeit im kleinen Becken
- Unterscheidung nach Geschlecht:
- Männer: Untersuchung der vesikorektalen Tasche
- Frauen: Untersuchung des Douglas-Raums (zwischen Uterus und Rektum)
- Besonderheit:
- Untersuchung sollte vor einer Blasenkatheterisierung erfolgen, da eine gefüllte Blase die Schallausbreitung verbessert
Subkostale Ansicht – Perikarderguss
- Schallkopf-Position:
- Platzierung: Direkt unterhalb des Xiphoids
- Ausrichtung: Indikator zeigt nach rechts
- Ziel:
- Beurteilung des Perikards auf Flüssigkeitsansammlung (z. B. Herzbeuteltamponade)
- Ideale Ansicht für penetrierende thorakoabdominelle Verletzungen
- Besonderheit:
- Falls die subkostale Ansicht unzureichend ist, kann eine parasternal lange Achse als Alternative dienen
Erweiterte FAST (E-FAST) – Untersuchung von Pneumothorax & Hämothorax
Die E-FAST Sono (Extended FAST) ergänzt die Standard-FAST-Untersuchung um eine Thoraxsonographie zur Detektion von: Pneumothorax (Nachweis des „Lung Sliding“-Phänomens (fehlt bei Pneumothorax)) und Hämothorax (Flüssigkeitsansammlung über dem Zwerchfell)
- Schallkopf-Position für Pneumothorax:
- Anteriorer Thorax (2. – 4. ICR, Medioklavikularlinie)
- Schallkopf-Position für Hämothorax:
- Posteriorer Thorax (Basal über Zwerchfell, Rückenlage des Patienten)
Interpretation der FAST-Befunde
- Positives FAST-Ergebnis
- Nachweis von freier Flüssigkeit: Hinweis auf Blutung oder Organverletzung
- Indikation für Notfall-OP oder CT-Abklärung (abhängig von der Kreislaufstabilität)
- Negatives FAST-Ergebnis
- Keine freie Flüssigkeit nachweisbar: Keine unmittelbare OP-Indikation
- Cave: Verletzungen ohne große Flüssigkeitsansammlung können übersehen werden: ggf. Serielle FAST-Untersuchungen oder CT
Vergleich mit anderen Bildgebungsverfahren
Im Vergleich zu anderen diagnostischen Verfahren bietet FAST eine schnelle, nicht-invasive und strahlenfreie Alternative, die direkt am Patientenbett durchgeführt werden kann.
Die Diagnostische Peritoneallavage (DPL) war früher eine Standardmethode, wird aber aufgrund ihrer Invasivität und der begrenzten Spezifität zunehmend durch FAST und die Computertomographie (CT) des Abdomen ersetzt. CT ist das genaueste Verfahren zur Beurteilung von Organverletzungen und ermöglicht eine detaillierte anatomische Darstellung, ist jedoch teurer, zeitaufwendiger und mit Strahlenbelastung verbunden.
Die Wahl der Methode hängt von der klinischen Stabilität des Patienten ab: Während FAST besonders bei hämodynamisch instabilen Patienten als primäres Screening-Tool dient, wird bei stabilen Patienten meist eine ergänzende CT durchgeführt. Die folgende Tabelle fasst die wichtigsten Unterschiede zwischen FAST, DPL und CT zusammen.
| Aspekt | FAST | DPL | CT |
| Dauer | 2–4 min | 10–15 min | Variabel |
| Wiederholbarkeit | Einfach & häufig | Selten durchgeführt | Möglich, aber selten durchgeführt |
| Zuverlässigkeit | Abhängig vom Anwender | Nicht organspezifisch | Sehr genau |
| Sensitivität | Mittel (64–98 %) | Hoch | Hoch |
| Spezifität | Hoch | Niedrig | Hoch |
| Vorteile |
| Erkennung von Darmverletzungen | Sehr genaue Diagnostik |
| Nachteile |
|
|
|
FAST-Sonographie vs. konventionelle Sonographie
Ein Trauma ist die häufigste Todesursache bei Personen unter 45 Jahren. Angesichts dieser hohen Fallzahlen untersuchte diese Studie, ob PLUS (Ooint-of-care Limited Ultrasonography) im Vergleich zur Standardversorgung die Zeit bis zur operativen Behandlung bei Patienten mit vermutetem Rumpftrauma verkürzt. Die Ergebnisse zeigen, dass PLUS die Zeit bis zur operativen Versorgung um 64 % verkürzte, den CT-Einsatz reduzierte, den Krankenhausaufenthalt um 27 % verkürzte und Komplikationen sowie Kosten um 35 % senkte. Die Studie belegt, dass die Integration von PLUS die Notfallversorgung effizienter gestaltet und Ressourcen spart.
Wie genau ist die FAST-Sonographie?
In dieser Studie wurden 50 Patienten, die an stumpfen Bauchverletzungen litten, mit der FAST-Methode untersucht. Die Ergebnisse dieser Ultraschalluntersuchung wurden dann mit denen von anderen Methoden verglichen, wie zum Beispiel der kontrastverstärkter Computertomographie (CECT) (eine Art Röntgenuntersuchung), einer Bauchoperation (Laparotomie) und einer Autopsie (Untersuchung nach dem Tod).
Die Ergebnisse zeigten, dass die FAST-Methode in 77,27 % der Fälle genauso gut freie Flüssigkeit im Bauch erkannte wie die Computertomographie. Dabei gab es keine Fälle, in denen die FAST-Methode fälschlicherweise freie Flüssigkeit anzeigte, wenn keine vorhanden war (100 % Spezifität). Insgesamt war die FAST-Methode in 79,16 % der Fälle genauso genau wie die Computertomographie.
Der Vergleich zwischen FAST-Methode und Bauchoperation ergab, dass die FAST-Methode in 94,44 % der Fälle freie Flüssigkeit genauso gut erkennt. Allerdings gab es Fälle, in denen die FAST-Methode fälschlicherweise freie Flüssigkeit anzeigte, wenn keine vorhanden war (50 % Spezifität). Insgesamt war die FAST-Methode in 90 % der Fälle genauso genau wie die Bauchoperation.
Bei Patienten, die leider verstarben, konnte die FAST-Methode in 75 % der Fälle freie Flüssigkeit genauso gut erkennen wie die Autopsie.
Insgesamt konnte die FAST-Methode in 80,43 % der Fälle freie Flüssigkeit genauso gut erkennen wie die anderen Methoden, und in 75 % der Fälle zeigte sie keine freie Flüssigkeit an, wenn auch keine vorhanden war. Insgesamt war die FAST-Methode in 80 % der Fälle genauso genau wie die anderen Methoden.