Schneller Service
Kostenlose Rückmeldung innerhalb von 24 Stunden
Erfolg durch Erfahrung
Aus über 15.000 Projekten im Jahr wissen wir, worauf es ankommt
Der digitale Marktführer
Unsere Kunden sprechen für uns:
4,9 von 5 Sternen auf Google
Abstract – E-FAST Sonographie: Traumadiagnostik per Point-of-Care-Ultraschall
- Die E-FAST-Sonographie (Extended Focused Assessment with Sonography for Trauma) ist ein standardisiertes Point-of-Care-Ultraschallverfahren (POCUS), das in der Notfall- und Schockraumversorgung freie intraabdominelle oder intrathorakale Flüssigkeit sowie Pneumothorax und Perikardtamponade detektiert – und damit unmittelbare Therapieentscheidungen wie Notfall-Laparotomie, Thoraxdrainage oder Perikardpunktion auslösen kann.
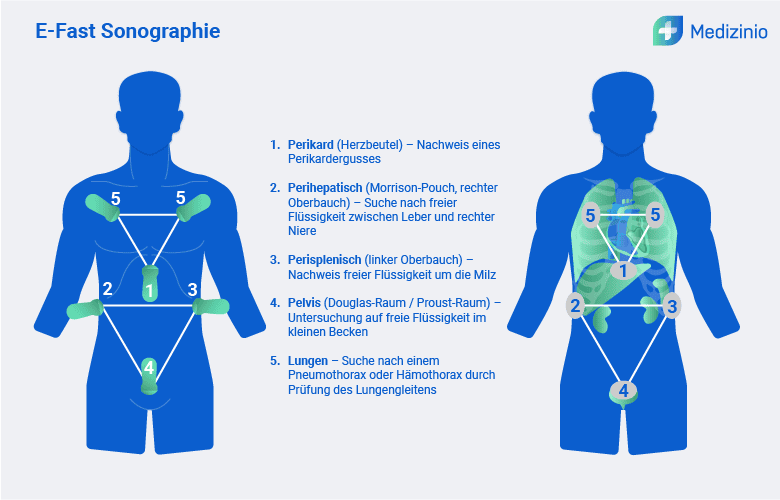
- Das Protokoll umfasst fünf standardisierte Untersuchungsfenster: Perikard (subxiphoidal/parasternal), rechter oberer Quadrant (Morison-Pouch), linker oberer Quadrant (Spleno-Renal-Spalt), Becken (suprapubisch) und Pleura (thorakal); dabei kommen Phased-Array- oder Konvexsonden (2–5 MHz) für Abdomen und Herz sowie Linearsonden (5–10 MHz) für die Lungenbeurteilung zum Einsatz.
- Wesentliche Limitationen: Die Untersuchung ist erfahrungsabhängig, bei Adipositas und Darmgasüberlagerung eingeschränkt, nicht 100 % sensitiv und ersetzt bei hämodynamisch stabilen Patienten nicht die CT-Bildgebung; sie darf laufende Reanimationsmaßnahmen nicht verzögern.
Inhaltsverzeichnis
Was ist die E-FAST Sonographie?
Die E-FAST-Sonographie (Extended Focused Assessment with Sonography for Trauma) ist ein schnelles, nicht-invasives Point-of-Care-Ultraschallverfahren (POCUS) zur Diagnose freier Flüssigkeit und Pneumothorax bei Notfallpatienten. Sie stellt eine erweiterte Form der FAST-Sonographie dar, die ursprünglich zur Erkennung intraabdomineller Blutungen bei Trauma-Patienten entwickelt wurde. Der E-FAST Ultraschall ergänzt diese Untersuchung um die Beurteilung der Lungen zur Erkennung eines Pneumothorax oder Hämatothorax.
Indikationen für die E-FAST Sonographie
Blunt und/oder penetrierendes Thorax- und Abdominaltrauma
- Hochrasanztrauma (z. B. Verkehrsunfälle, Sturz aus großer Höhe)
- Stumpfes Bauchtrauma mit Verdacht auf intraabdominelle Blutungen
- Penetrierende Thorax- oder Abdominalverletzungen (z. B. Schuss-, Stichverletzungen)
- Flanken- oder Abdominalschmerzen nach Trauma
Diagnostische Fragestellung:
- Liegt freie Flüssigkeit intraabdominell oder intrathorakal vor?
- Ist die Flüssigkeitsansammlung hämodynamisch relevant?
- Besteht der Verdacht auf eine Organverletzung, die eine weiterführende CT-Bildgebung erfordert?
Undifferenzierter Schock und/oder Hypotonie
Die E-FAST ist ein wichtiger Bestandteil der Rapid Ultrasound for Shock and Hypotension (RUSH)-Untersuchung, mit der verschiedene Schockursachen rasch differenziert werden können.
Diagnostische Fragestellung:
- Hypovolämischer Schock: Liegt freie Flüssigkeit intraabdominell als Hinweis auf eine Blutung vor?
- Obstruktiver Schock: Besteht ein Spannungspneumothorax oder eine Perikardtamponade?
- Kardiogener Schock: Ist ein Perikarderguss als mögliche Ursache nachweisbar?
- Distributiver Schock: Gibt es Zeichen für eine Sepsis oder eine andere systemische Ursache?
Atemnot nach Trauma, Beatmungsprobleme
- Dyspnoe nach einem Hochrasanztrauma oder Sturz
- Patienten mit hoher Beatmungsdrücke oder akuter Hypoxämie
- Traumapatienten mit Verdacht auf Pneumothorax, Hämatothorax oder Lungenkontusion
Diagnostische Fragestellung:
- Besteht ein Pneumothorax oder Spannungspneumothorax?
- Liegt ein Hämatothorax vor?
- Gibt es Hinweise auf eine Zwerchfellverletzung oder Lungenkontusion?
Eingeschränkte Bewusstseinslage mit unklarem Unfallhergang
- Verdacht auf eine verdeckte innere Blutung
- Spontan auftretende Bewusstlosigkeit ohne ersichtliche äußere Verletzungen
Diagnostische Fragestellung:
- Liegt freie Flüssigkeit intraabdominell oder intrathorakal als Ursache vor?
Reanimationssituation (CPR)
- Ursachensuche bei unklarer Kreislaufdepression oder plötzlichem Herzstillstand
- Identifikation reversibler Ursachen des Herz-Kreislauf-Stillstands
Diagnostische Fragestellung:
- Besteht eine Perikardtamponade als potenziell reversible Ursache?
- Liegt ein Spannungspneumothorax vor?
- Gibt es Hinweise auf Hypovolämie durch unerkannte Blutverluste?
Therapeutische Konsequenzen der E-FAST Sonographie
Je nach Befund hat die E-FAST Sono direkte Auswirkungen auf das therapeutische Vorgehen:
| Sonografische Frage | Therapeutische Konsequenz |
| Freie Flüssigkeit intraabdominell? | Sofortige OP zur Blutstillung?: CT-Abdomen notwendig?: Verlaufskontrolle nach 30 min/3h/6h? |
| Pneumothorax/Spannungspneumothorax? | Thoraxdrainage erforderlich?: Notfallentlastungspunktion notwendig? |
| Hämatothorax? | Indikation zur Drainage? |
| Perikarderguss? | Sofortige Perikardpunktion oder Perikardfensterung erforderlich? |
Kontraindikationen und Limitationen
- Eingeschränkte Aussagekraft bei adipösen Patienten oder starker Darmgasüberlagerung
- Keine 100%ige Sicherheit: Eine fehlende Flüssigkeitsansammlung schließt eine Verletzung nicht aus
- Erfahrungsabhängig: Die Qualität der Untersuchung hängt stark von der Expertise des Anwenders ab
- Nicht geeignet zur definitiven Diagnostik: Bei stabilen Patienten sollte eine weiterführende Bildgebung (CT) erfolgen
- eFAST sollte die Wiederbelebungsmaßnahmen bei Patienten in Not nicht verzögern
Wie wird die e-FAST Sonographie durchgeführt?
Für die Durchführung wird ein mobiles Ultraschallgerät mit verschiedenen Ultraschallköpfen benötigt:
- Phased-Array-Sonde oder Konvexsonde (2-5 MHz) für Peritoneum und Perikard
- Linearschallkopf (5-10 MHz) für die Lungenuntersuchung
Darüber hinaus werden Ultraschallgel sowie sterile Handschuhe und gegebenenfalls ein Sondenschutz zur hygienischen Abdeckung der Sonde benötigt.
Der Patient wird in Rückenlage (supine position) gelagert. Falls möglich, kann eine Trendelenburg-Position mit einer Neigung von etwa 5° eingenommen werden, um die Sensitivität für die Detektion freier Flüssigkeit im rechten oberen Quadranten zu erhöhen. Der Untersucher positioniert sich typischerweise seitlich des Patienten in Höhe des Abdomens, wobei die exakte Position nach persönlicher Präferenz variieren kann.
Perikard-Fenster (Subxiphoidal oder Parasternal): Detektion eines Perikardergusses
- Sondenwahl: Phased-Array-Sonde (2-5 MHz)
- Sondenplatzierung: Subxiphoidal, flach auf den Abdomen aufliegend, zur linken Schulter gerichtet.
- Alternativ: Parasternaler langer Achsschnitt über den dritten oder vierten Interkostalraum.
- Ziel: Identifikation von Perikarderguss (Hypoechogen) zwischen Epikard und Perikard.
- Achtung: Perikarderguss nicht mit Pleuraerguss oder epikardialem Fett verwechseln!
Rechter oberer Quadrant (Morison-Pouch): Nachweis intraabdomineller Blutungen
- Sondenwahl: Curvilinear- oder Phased-Array-Sonde (2-5 MHz)
- Sondenplatzierung: 10.-11. Interkostalraum, mittlere Axillarlinie, mit Marker kranial gerichtet.
- Ziel: Darstellung des Morison-Pouch (Leber-Nieren-Spalt) und Nachweis freier Flüssigkeit (Hypoechogen).
- Weitere Beurteilung: Diaphragma abgrenzen: Supradiaphragmale Flüssigkeit = Hämatothorax.
- Typischer Fehler: Zu anterior platzierte Sonde: Leber ohne Niere sichtbar: Sonde weiter dorsal bewegen!
Linker oberer Quadrant (Spleno-Renal-Spalt): Nachweis intraabdomineller Blutungen
- Sondenwahl: Curvilinear- oder Phased-Array-Sonde (2-5 MHz)
- Sondenplatzierung: 9.-10. Interkostalraum, hintere Axillarlinie, mit Marker kranial gerichtet.
- Ziel: Darstellung des Spleno-Renal-Spalts mit Suche nach hypoechogener freier Flüssigkeit.
- Achtung: Flüssigkeit sammelt sich oft um die Milz, nicht zwingend zwischen Milz und Niere!
Becken-Fenster (Suprapubisch): Detektion freier Flüssigkeit im kleinen Becken
- Sondenwahl: Curvilinear-Sonde (2-5 MHz)
- Sondenplatzierung: Suprapubischer Bereich, transversale Orientierung, Marker nach rechts.
- Ziel: Identifikation von freier Flüssigkeit hinter der Blase:
- Männer: Rektovesikulärer Pouch
- Frauen: Douglas-Raum (Uterovesikularer Pouch)
- Achtung: Kleine Flüssigkeitsmengen können durch Sondenkippen besser dargestellt werden.
Pleurafenster (Thorakale Ansichten): Ausschluss eines Pneumothorax oder Hämatothorax
- Sondenwahl: Linear-Sonde (5-10 MHz)
- Sondenplatzierung:
- Pneumothorax-Screening: 3.-4. Interkostalraum, medioklavikulär, Marker kranial.
- Hämatothorax-Screening: Posteriore Axillarlinie, unterhalb des Diaphragmas.
- Ziel:
- Normales Lungenbild: Lungengleiten, Kometenschweife, A-Linien.
- Pneumothorax: Kein Lungengleiten, keine Kometenschweife, „Barcode-Sign“ im M-Mode.
- Hämatothorax: Hypoechogene Flüssigkeit oberhalb des Diaphragmas, „Spine-Sign“ sichtbar.
Typische Fehler und Warnungen
- Unzureichende Sondenpositionierung: Wichtige Strukturen (z. B. Niere im rechten oberen Quadrant) werden übersehen.
- Luft zwischen Sonde und Haut: Falsche Befunde durch Artefakte. Immer ausreichend Gel verwenden!
- Fehlinterpretation von Artefakten: Pleuraergüsse vs. Perikardergüsse vs. Fettpolster korrekt differenzieren.